
Dre Erika Massicotte
Ophtalmologiste spécialisée en chirurgie oculoplastique
Centre Hospitalier de l’Université de Montréal (CHUM)
À titre d’ophtalmologiste spécialisée en oculoplastie, la Dre Massicotte prend en charge les maladies des annexes oculaires. Elle effectue multiples types de chirurgies des paupières, de l’orbite et du système lacrymal (le réseau de glandes et conduits lacrymaux). La Dre Massicotte adapte son approche thérapeutique aux besoins propres à chaque patient afin d’offrir les meilleurs soins médicaux et chirurgicaux possibles.
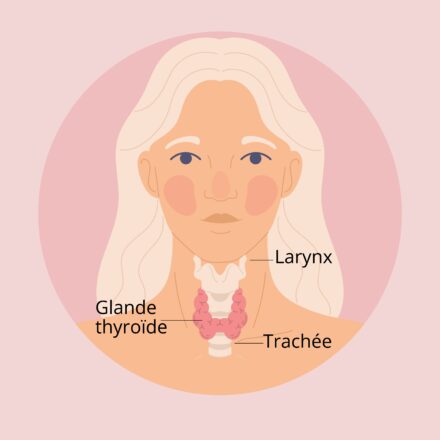
Qu’est-ce que la glande thyroïde et quel est son rôle?
La thyroïde est une petite glande en forme de papillon située à la base du cou. Elle libère des hormones qui sont essentielles pour contrôler la croissance et le métabolisme de l’organisme.
On parle de maladie thyroïdienne lorsque la thyroïde ne fonctionne pas correctement. Une thyroïde dysfonctionnelle peut produire trop d’hormones (hyperthyroïdie) ou pas assez d’hormones thyroïdiennes (hypothyroïdie), et chacune de ces conditions peut engendrer différents types de problèmes de santé. On estime qu’un Canadien sur dix éprouve des problèmes avec sa glande thyroïde.
Qu’est-ce que l’orbitopathie thyroïdienne?
L’orbitopathie thyroïdienne est une maladie auto-immune. Environ 90 % des cas surviennent chez des personnes souffrant d’une forme d’hyperthyroïdie connue sous le nom de maladie de Graves, bien que des individus ayant des niveaux faibles ou normaux d’hormones thyroïdiennes puissent également être atteints de cette maladie. Dès que l’orbitopathie thyroïdienne s’est développée, elle devient permanente et sera présente pour toujours.
L’orbitopathie thyroïdienne comporte deux phases distinctes : active et inactive. La phase active de la maladie se caractérise par une inflammation. Les anticorps libérés par la thyroïde attaquent les muscles et les tissus autour des yeux, provoquant un gonflement et une expansion de ces derniers. C’est à ce moment que les signes et symptômes courants de l’orbitopathie thyroïdienne comme l’enflure, la rougeur et la rétraction des paupières peuvent se manifester et continuer à progresser. La phase active peut durer d’un à trois ans.
« C’est durant la phase active que votre apparence change. Il est important de consulter un ophtalmologiste dès que possible, car c’est à ce moment que la médication peut freiner l’évolution et parfois même renverser certains des changements provoqués par la maladie. »
Lorsque la maladie passe à une phase inactive, l’inflammation cède la place à une fibrose ou à une cicatrisation, et les symptômes se stabilisent. Toutefois, les changements survenus au niveau des yeux durant la phase active ont tendance à persister. La maladie peut parfois redevenir active. Voici les facteurs qui augmentent le risque de réactivation :
- Hormones thyroïdiennes non contrôlées (niveaux en dehors de la plage normale)
- Tabagisme
- Cholestérol élevé
- Iode radioactif; bien que l’iode radioactif soit un traitement efficace de l’hyperthyroïdie, il est habituellement évité chez les patients atteints d’orbitopathie thyroïdienne modérée à sévère. L’iode radioactif peut parfois être utilisé avec beaucoup de précautions chez des patients atteints d’orbitopathie thyroïdienne légère et inactive.
Quels sont les principaux signes et symptômes de l’orbitopathie thyroïdienne?
L’élargissement et le gonflement des tissus entourant le globe oculaire peuvent modifier l’apparence et les sensations au niveau des yeux. En plus de présenter un risque pour la santé oculaire, ces symptômes peuvent avoir d’importantes répercussions sur la qualité de vie et la confiance en soi d’un patient.
Exemples de signes et symptômes de l’orbitopathie thyroïdienne :
- Paupières gonflées – en raison de l’augmentation du volume du gras autour des yeux
- Rétraction des paupières – une hyperactivité des muscles des paupières peut provoquer leur rétraction, rendant le blanc de l’œil plus apparent
- Protrusion de l’œil – l’augmentation du volume du gras et le gonflement des muscles autour des yeux poussent l’œil ou les yeux vers l’avant
- Sécheresse oculaire – sensation de démangeaison, de brûlure ou de grain de sable, vision floue et/ou rougeur des yeux
- Vision double – lorsque les muscles sont hypertrophiés et plus rigides, les yeux peuvent se désaligner (ce qu’on appelle le strabisme)
- Douleur/pression derrière l’œil – qui s’aggrave lors des mouvements de l’œil
- Perte de vision
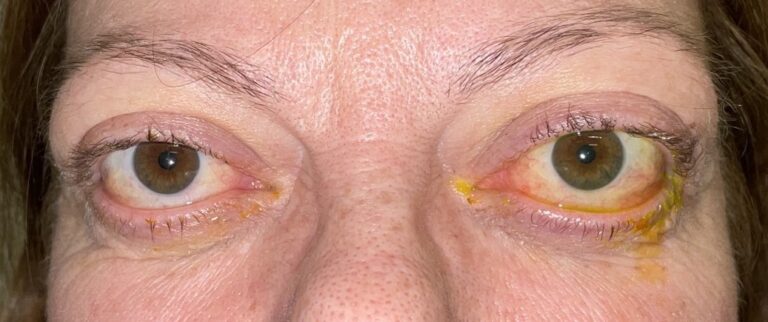
Une patiente atteinte d’orbitopathie thyroïdienne présentant une protusion oculaire bilatérale et une rétraction des paupières inférieures des deux yeux.
Je viens de recevoir un diagnostic de maladie de Graves. Cela signifie-t-il que je vais développer une orbitopathie thyroïdienne?
Un diagnostic de maladie de Graves ne signifie pas nécessairement que vous développerez l’orbitopathie thyroïdienne. Environ 20 à 50 % des personnes atteintes de la maladie de Graves développent des symptômes oculaires, qui apparaissent habituellement dans les 12 à 18 mois suivant le diagnostic de dysfonctionnement thyroïdien. Les personnes qui fument et celles ayant des antécédents familiaux sont plus susceptibles de développer une orbitopathie thyroïdienne.
La plupart des patients atteints d’orbitopathie thyroïdienne que je vois à mon cabinet sont des femmes âgées de 20 à 40 ans. Toutefois, lorsque les hommes plus âgés en sont atteints, l’orbitopathie thyroïdienne tend à être plus grave et plus difficile à traiter, en particulier chez les fumeurs (y compris ceux qui fument de la marijuana ou qui vapotent).
Comment traite-t-on l’orbitopathie thyroïdienne?
Généralement, le traitement dépend de la phase de la maladie (active ou inactive) et de sa gravité (légère, modérée ou sévère).
Une orbitopathie thyroïdienne légère est généralement traitée par un traitement de soutien consistant en une lubrification des yeux (p. ex., gouttes ophtalmiques ou onguent) et des suppléments de sélénium pendant 6 mois.
Dans les cas modérés à sévères, un traitement durant la phase active de la maladie peut freiner l’évolution des symptômes et même, dans certains cas, renverser partiellement les changements survenus.
Exemples de médicaments utilisés pour traiter l’orbitopathie thyroïdienne durant la phase active :
- Corticostéroïdes systémiques (habituellement administrés par voie intraveineuse)
- Radiothérapie
- Immunosuppresseurs (p. ex., rituximab ou tocilizumab)
De nombreux traitements ciblés visant directement les voies inflammatoires présentes dans l’orbitopathie thyroïdienne sont en cours de développement et font l’objet d’essais cliniques. Tepezza® (teprotumumab-trbw) est le premier d’entre eux approuvé aux États-Unis pour le traitement de l’orbitopathie thyroidienne. En date de septembre 2025, Santé Canada a approuvé l’accès au Tepezza, mais son remboursement n’est actuellement pas admissible auprès des instances gouvernementales.
Lorsque la phase inactive de l’orbitopathie thyroïdienne est atteinte, des chirurgies reconstructives peuvent être envisagées pour améliorer l’apparence des yeux ou traiter certains symptômes oculaires incommodants. La chirurgie peut nettement améliorer la confiance en soi et la qualité de vie d’un patient.
Lors d’une intervention chirurgicale de décompression orbitaire, les os de l’orbite (la cavité de l’œil et des tissus adjacents) sont fracturés. De la graisse peut également être retirée de l’orbite. Cette intervention permet de donner plus d’espace aux yeux pour qu’ils retrouvent leur position normale. Une intervention chirurgicale peut également être réalisée pour corriger la vision double (chirurgie du strabisme) ainsi que la rétraction des paupières (cure de rétraction des paupières).
Certains traitements ciblés (teprotumumab-trbw et tocilizumab) sont également à l’étude pour une utilisation pendant la phase inactive de l’orbitopathie thyroïdienne.
« Les patients atteints d’orbitopathie thyroïdienne voient leur apparence changer rapidement et drastiquement. Un traitement médical et chirurgical peut leur permettre de se sentir à nouveau eux-mêmes. Il est extrêmement gratifiant de les aider à retrouver leur confiance en soi. »
L’orbitopathie thyroïdienne peut-elle mener à une perte de vision permanente?
Environ 5 % des patients atteints d’orbitopathie thyroïdienne subissent une perte de vision. Il existe deux causes principales à la perte de vision : une kératite d’exposition grave et une neuropathie optique compressive.
- Kératite d’exposition
Lorsque la rétraction des paupières ou la protrusion de l’œil (proptose) empêche les paupières de se fermer correctement, la cornée peut être endommagée. Des affections graves comme une érosion de cornée, un ulcère de cornée ou une perforation de la cornée peuvent provoquer une cicatrisation et une perte de vision permanente. La kératite d’exposition grave est traitée par une lubrification oculaire intensive et des médicaments contre l’orbitopathie thyroïdienne. Si cela ne suffit pas, il pourrait être nécessaire de réaliser une chirurgie de décompression orbitaire ou une chirurgie de correction de la rétraction des paupières.
- Neuropathie optique compressive
Il arrive à l’occasion qu’un gonflement des muscles extraoculaires entraîne une compression du nerf optique, qui relie votre œil au cerveau. Il s’agit d’une complication grave pouvant entraîner la cécité.
Signes d’une possible neuropathie optique incluent :
- Altérations de l’acuité visuelle
- Altérations de la perception des couleurs
- Une tache dans le champ visuel
Si vous êtes atteint d’orbitopathie thyroïdienne et que vous remarquez ces symptômes, communiquez immédiatement avec votre ophtalmologiste. Des stéroïdes par voie intraveineuse doivent être administrés sans délai pour réduire l’inflammation. Si les stéroïdes ou d’autres options médicales ne sont pas efficaces, une chirurgie de décompression orbitaire doit être réalisée d’urgence afin de prévenir une perte de vision permanente.
Je viens de recevoir un diagnostic d’orbitopathie thyroïdienne. Comment puis-je prendre en charge cette maladie de façon proactive?
La première étape consiste à contrôler votre taux d’hormones thyroïdiennes, car un taux mal contrôlé peut entraîner une aggravation de la maladie oculaire. Votre endocrinologue vous prescrira des médicaments pour contrôler votre taux d’hormones thyroïdiennes. Une bonne communication entre votre endocrinologue et votre ophtalmologiste est essentielle pour obtenir les meilleurs résultats possibles.
Le changement le plus important que vous puissiez apporter à votre mode de vie est de cesser de fumer (tabac, marijuana, vapotage) et d’éviter l’exposition à la fumée secondaire. Si vous avez un taux de cholestérol élevé, suivez les recommandations de votre médecin (mode de vie et médicaments) pour réduire votre taux de cholestérol.

« Le tabagisme est très néfaste pour les personnes atteintes d’orbitopathie thyroïdienne. Le tabagisme aggrave l’atteinte oculaire et la rend plus résistante aux traitements. »
D’autres habitudes simples peuvent être utiles pour gérer les symptômes de l’orbitopathie thyroïdienne :
- Utilisez des larmes artificielles pour soulager la sécheresse oculaire et rendre les yeux plus confortables.
- Des compresses froides, une restriction en sel et dormir avec la tête surélevée peuvent aider à réduire les gonflements et les poches autour des yeux.
- Portez des lunettes de soleil pour atténuer la sensibilité à la lumière.
- Trouvez des façons de gérer votre stress (p. ex., activité physique, bonne hygiène du sommeil, méditation, etc.), car le stress peut exacerber l’orbitopathie thyroïdienne.
Consultez L’Atlas de l’œil pour en savoir plus sur les parties de l’œil dont il est question dans le présent article.